Discontinuing oral anticoagulation (OAC) therapy resulted in a lower risk of a composite of stroke, systemic embolism or major bleeding than continuing OAC therapy in patients who had successful ablation for atrial fibrillation at least 12 months previously, according to results from a late-breaking trial presented in a Hot Line session at ESC Congress 2025 and simultaneously published in the Amerikos medicinos asociacijos žurnalas.
Prieširdžių virpėjimas (AF) yra dažnas aritmijos tipas, kuriam būdingas nenormalus netaisyklingas širdies plakimas, kuris gali padidinti insulto ir tromboembolijos (kraujo krešulių) riziką. Abliacija gali būti naudojama norint sunaikinti mažas širdies audinio dalis, kurios gali sukelti nenormalius širdies plakimus.
Burnos antikoaguliacija (OAC) visiems pacientams rekomenduojama mažiausiai du mėnesius po AF abliacijos, siekiant sumažinti insulto ar tromboembolijos riziką. Po to gairėse rekomenduojama tęsti OAC, atsižvelgiant į paciento insulto riziką.
Paaiškindamas, kodėl buvo atliktas atskirų AF tyrimas, pagrindinis tyrėjas, profesorius Boyoungas Joungas iš Yonsei universiteto, Seule, Pietų Korėjoje, teigė: „Daugelis pacientų, kuriems buvo sėkmingai abliacija ir turi insulto rizikos veiksniai, o likusį OAC terapiją, o ne vienu, ir nėra jokių įrodymų, kurie turėjo būti vienu atsitiktiniu būdu. insultas “.
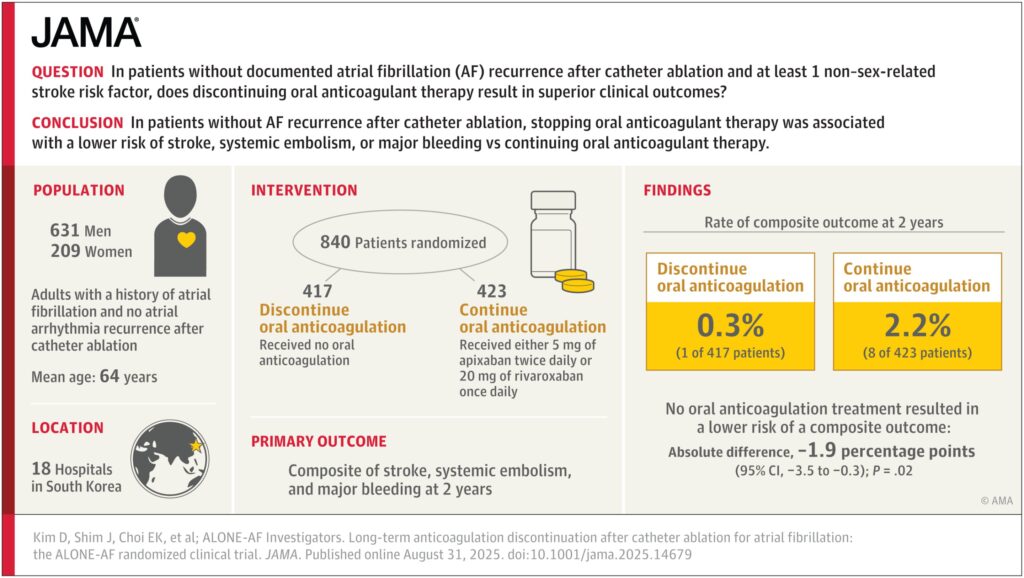
Vienintelis AF tyrimas buvo atviras atsitiktinių imčių pranašumo tyrimas, atliktas 18 vietų Pietų Korėjoje. Tinkamiems pacientams buvo atliktas ne valiklinis AF, patyrė savo pirmąjį kateterio pagrindu esantį AF abliaciją, neturėjo prieširdžių aritmijos pasikartojimo mažiausiai 12 mėnesių po įjungimo ir turėjo bent vieną insulto rizikos veiksnį, kurį nustatė CHA2DS2-VASC balai (CHA2DS2-VASC ≥1 ≥1 Males arba ≥2 moterims).
Pacientai buvo atsitiktinių imčių 1: 1, kad būtų galima gauti tiesioginį OAC arba jo gydymą OAC. Pacientai, atsitiktinai parinkti į OAC grupę, vartojo standartines apiksabano, rivaroksabano ar edoksabano dozes, nebent taikomi nustatyti dozės mažinimo kriterijai. Pagrindinis grynųjų nepageidaujamų klinikinių įvykių baigtis buvo insulto, sisteminio embolijos ir didelio kraujavimo per 24 mėnesius sudėtis.
Tyrimo populiacijoje buvo 840 atsitiktinių imčių pacientų, kurių vidutinis amžius buvo 64 metai, o ketvirtadalis (25%) yra moterys.
Po 24 mėnesių OAC buvo susijęs su didesne grynųjų neigiamų klinikinių įvykių rizika nei NO OAC (2,2%, palyginti su 0,3%; absoliutus skirtumas –1,9%; 95% pasikliautinasis intervalas (CI) nuo –3,5 iki –0,3; log-rank P = 0,024).
Nebuvo pastebėtas reikšmingo skirtumo tarp išeminio insulto ar sisteminės embolijos dažnio 24 mėnesius tarp OAC ir NO-OAC grupių (atitinkamai 0,8%, palyginti su 0,3%; absoliutus skirtumas –0,5%; 95% PI –1,6 iki 0,6). Pagrindinis kraujavimas įvyko 1,4% OAC grupės pacientų ir 0% NOAC grupėje (absoliutus skirtumas –1,4%; 95% nuo –2,6 iki –0,2).
Profesorius Joungas sakė: „Pirmajame atsitiktiniame tyrime, kuriame buvo išspręstas šis klausimas, negavus OAC gydymo, kenksmingų įvykių rizika buvo mažesnė nei OAC gydymas. Apribojimas buvo tas, kad tyrimas nebuvo skirtas nustatyti išeminių įvykių potencialų skirtumą, kuris įvyko mažesniu nei tikėtasi.
„Mūsų išvados rodo, kad visą gyvenimą trunkanti OAC gali būti nereikalinga visiems pacientams, kuriems buvo atlikta sėkminga AF abliacija bent prieš metus.”